
检查发现了消化道肿瘤,真的只有外科手术一条路吗?
那么,除了外科手术,切除消化道肿瘤,我们还有别的选择吗?
让我们来看看黄娭毑的故事吧。

01 黄娭毑生病了

黄娭毑今年69岁,是岳阳临湘人。平时身体都还健朗,从没有过腹痛、腹泻、便血,但在外院住院期间,检查腹部增强CT提示直肠肠壁有变厚,长了肿物。随后就做了肠镜,肠镜的结果初步考虑:直肠癌。

肠镜报告:直肠距肛门约1-7cm处可见一环管腔3/5周肿物,病变累及肛门,
诊断:直肠癌?
消化道肿瘤的治疗如果条件允许,首选是将肿瘤切除。主管医生建议转外科手术治疗,由于肿物已经累及到肛门,通常为了把肿物切除干净,需要连同肛门周围的组织也一并切除, 然后在腹壁上做一个人工造瘘口(在肚子上开一个口),然后大便从造瘘口排出,也就是俗称的“背屎袋”。
黄娭毑一听,这以后就天天挂着屎袋子?这像什么话!黄娭毑觉得有些难以接受,强烈要求保住肛门。经当地医院消化内镜中心介绍,慕名而来岳阳市人民医院,求助于消化内科主任邱荣元。


02不开肚子,手术怎么做?

邱荣元主任热情接待了黄娭毑,详细了解了她的病情,并仔细查看肠镜及腹部CT检查后,对焦虑难安的黄娭毑安抚道:“您别太担心,目前检查考虑早期的直肠癌可能性大,我们需要进一步完善精查肠镜等术前评估。根据评估结果,是有可能通过内镜下微创手术切除肿瘤、保住肛门的。”
黄娭毑心里一松,悬着的心落下了一半。
见黄娭毑面色稍霁,邱主任继续说道:“肿物比较大,且临近肛门,手术难度较大。对于这样大的肿物,有两种手术方法:第一种是外科手术,也就是最终肚皮上造瘘挂造瘘袋的。”
黄娭毑马上打断说:这个我是不做的,我不想挂袋子。
邱主任说:“那么第二种手术,就是内镜下治疗。通过做肠镜的方法对肿物进行剥离,相对第一种,肛门可能能保住,但是难度相对大,并且不能完全保证成功。”
听闻这些,黄娭毑和子女商量了好一会儿,回复邱主任说:我们经过慎重考虑,决定还是做肠镜下的切除。

03 赵医生大显神通

邱主任给黄娭毑安排了团队中治疗经验丰富的赵广情主治医师为她主刀。
住院第二天上午,赵医生就为黄娭毑安排了精查肠镜检查。精查消化道内镜可以更仔细地看清楚病变,经过放大+染色内镜评估,根据指南标准,所幸该病灶还属于可以内镜下切除以达到治愈性切除的程度。
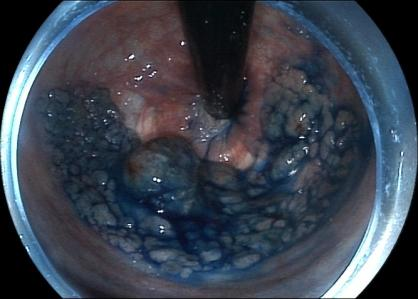
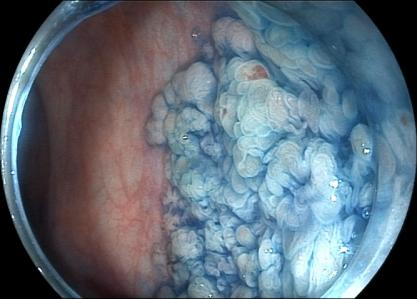
精查肠镜:病灶累及肛门、环直肠3/5周生长的侧向发育型肿瘤(LST)。属于结节混合型,Pit分型为IV、局灶Vi轻度不整。
图示蓝色区域为肿瘤实际范围,亚甲蓝染色,可见较肉眼范围扩大。
从精查肠镜结果来看,实际的肿瘤范围比肉眼所见更为扩大,同时肿瘤距离肛门非常的近,难度系数极大。邱荣元主任带领ESD医护团队再次进行讨论,制定了精细手术规划,对可能的风险做出充分预案,在获得黄娭毑及家属书面同意后,进行了内镜手术治疗,即内镜黏膜下剥离术(ESD术)。
当日下午消化内科ESD团队历经二个多小时的密切配合,将黄女士的直肠病灶完整地切了下来,离体标本大小8.0×6.0cm。
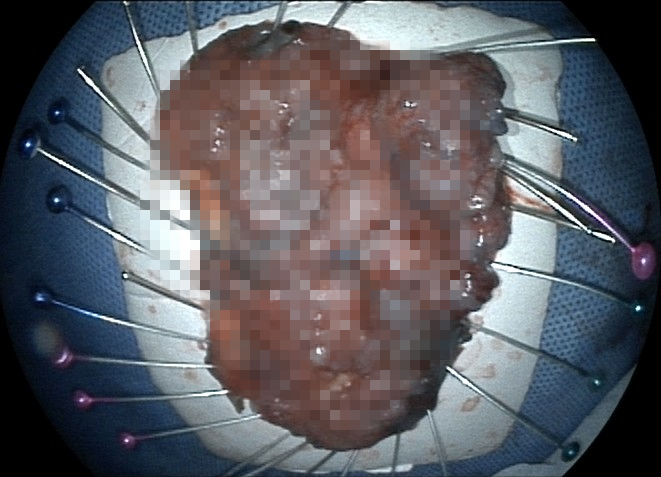
图示所切除的标本
成功切除肿瘤后,黄娭毑忐忑不安的等待病理结果。所幸病变距离癌变只有一步之遥,实现了肠镜下的治愈性切除,将手术创伤减到了最低,患者获得了极高的生活质量。
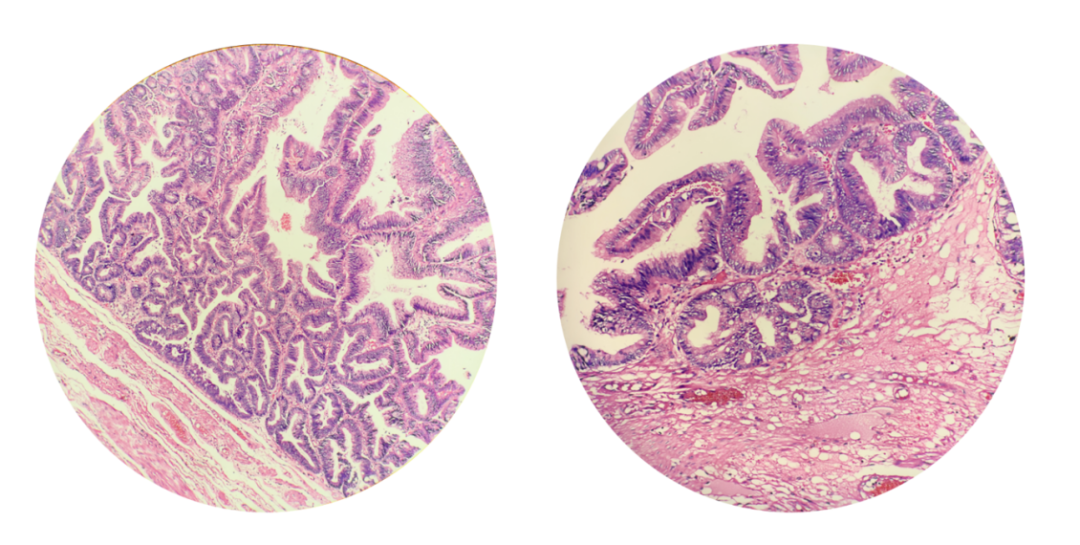
病理结果:绒毛管状腺瘤,局灶高级别上皮内瘤变。
术后第4天,黄娭毑开心地出院了。

特别提醒
黄娭毑的诊治结局如此完美,可不能想当然地认为结肠的腺瘤息肉并不可怕!
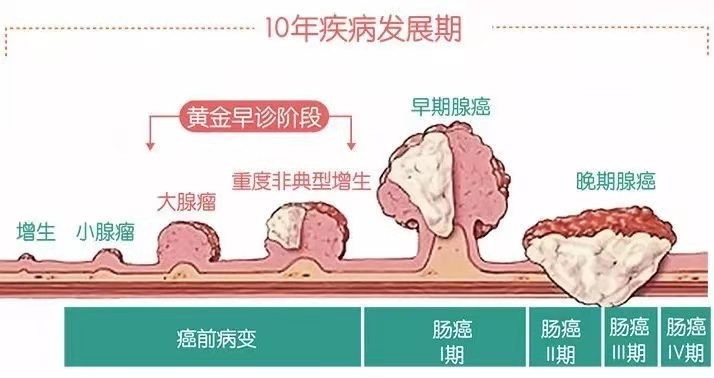
要知道,肠癌通常都是由腺瘤息肉转变而来的。如果等到腺瘤癌变甚至转移了,那么治疗方式、治疗费用和结局预后可能就是天壤之别!


消化道早期肿瘤有哪些治疗方法?
目前通常有两种方法:内镜切除、外科手术。
与传统外科手术相比,结直肠早期癌及癌前病变包括侧向发育型肿瘤内镜下切除具有创伤小、并发症少、恢复快、费用低等优点,且疗效相当,5年生存率均可达到约90%。原则上,没有淋巴结转移或淋巴结转移风险极低、使用内镜技术可以完整切除、残留和复发风险低的病变均适合进行内镜下切除。
肠ESD与腹腔镜外科手术疗效相当,而并发症风险更小,相对于常规内镜切除和EMR,完整切除优势非常明显,目前已成为早癌及癌前病变的首选治疗方法。
当然,临床上也需要严格把握手术指征及禁忌,如果术前判断发生黏膜下深度浸润、固有肌层侵犯、淋巴结转移甚至远处转移不适合内镜切除。
岳阳市人民医院消化内科早癌团队在针对早癌和癌前病变的治疗上,一贯遵循最优方案原则,给患者提供最优诊疗方案,把患者的术后生存及生活质量放在首位,术前详细评估,知情同意,术后完整随访,不落漏网之鱼,力争把结直肠早癌用最微创、最有效的方式扼杀在摇篮之中。
岳阳市人民医院消化内科专家门诊
出诊时间

欢迎您来院咨询!

肠道早体检,未来肠安康!
来源:岳阳市人民医院








