9月20日傍晚6点30分,岳阳市人民医院急诊ICU紧急收治一位特殊患者。这位61岁的王先生有复杂的病史:五年前因舌癌行根治术并接受放疗,三月前又因放射性骨髓炎做了下颌骨切除手术。术后伤口感染未愈在当地医院接受治疗,两天前开始出现进行性呼吸困难,一小时前病情急剧恶化,生命悬于一线。
王先生被送达医院时,呼吸急促、大汗淋漓、烦躁不安,心率高达130次/分,血氧饱和度90%。这是典型的上呼吸道梗。
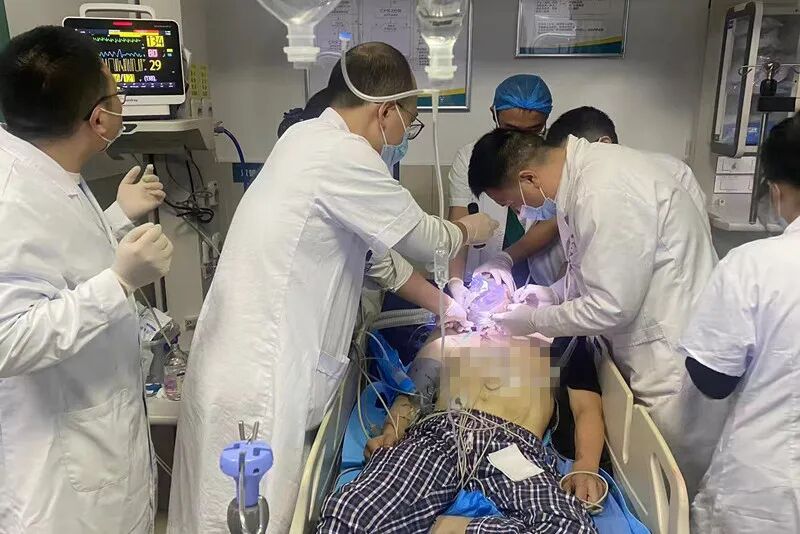
急诊医生迅速判断患者为上呼吸道梗阻可能性极大,立即安排患者高流量吸氧,静脉给予激素冲击治疗以减轻呼吸道水肿,同时床旁完成心电图及胸片检查。
“通知耳鼻喉科、麻醉科、口腔科、呼吸科医生!”医院多学科协作机制迅速启动。不到10分钟,各科室医生全部集结。大家一致确认患者为上呼吸道梗阻,患者张口仅有一指宽,头不能后仰,加之颈部多次手术疤痕导致气管移位,无法触摸定位,常规抢救手段全部无效。
6点45分,王先生病情急转直下:血氧饱和度暴跌至50%,心率升至150次/分,自主呼吸消失,二氧化碳分压高达80mmHg,王先生因严重缺氧陷入昏迷。耳鼻喉科副主任丁志雄果断决策:“立即行紧急床旁气管切开!”
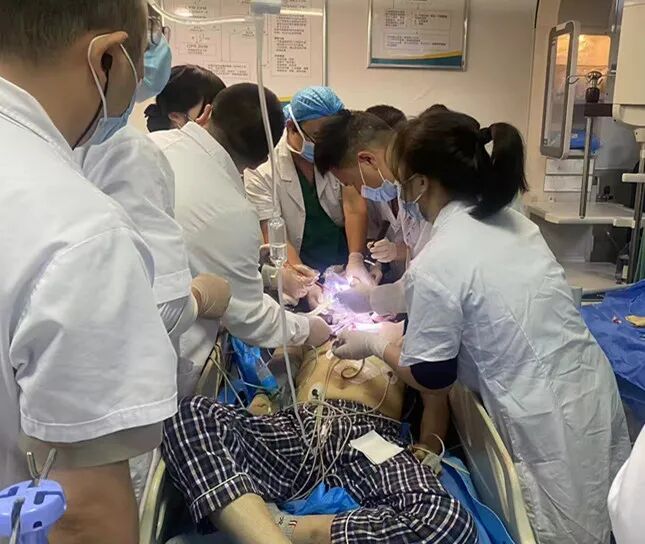
但是此时,患者的颈部解剖结构改变,传统气管切开术标志不清,且缺氧已导致心脏随时可能停跳,抢救团队面临巨大挑战。
就在医生面对纤维化的颈部组织和疤痕粘连,精准寻找气管位置时,最担心的事情发生了——患者心脏停跳。“立即胸外按压!”急诊ICU医生同时上前接力,持续不断胸外按压保障了患者最低限度的血液循环。
时间分秒流逝,6点49分,丁志雄成功切开气管;6点53分,患者恢复自主心跳;6点55分,血氧饱和度回升至95%!10分钟的生命救援,成功将王先生从死亡边缘拉回。
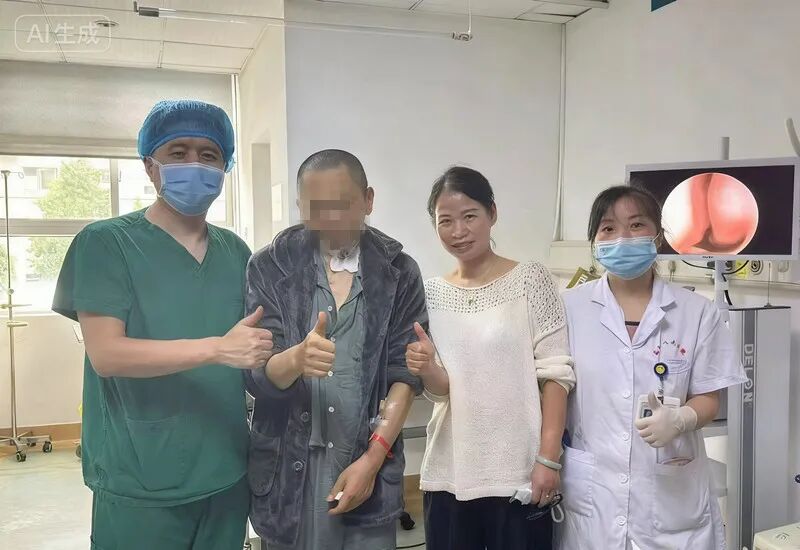
术后第二天早上,王先生完全清醒并可自由活动,无任何并发症。在急诊科观察一天后,王先生转回当地医院继续治疗。9月25日,王先生返院复查时激动表示:“回想起当时情况仍心有余悸,感谢岳阳市人民医院给了我第二次生命。”
此次成功抢救,充分体现了医院多学科协作的优势。从急诊ICU到耳鼻喉科、麻醉科、口腔科、呼吸科,各部门通力协作,无缝衔接。这支“跑得比死神更快”的医疗团队,正不断筑牢生命防线,创造更多生命奇迹。
来源:岳阳市人民医院







